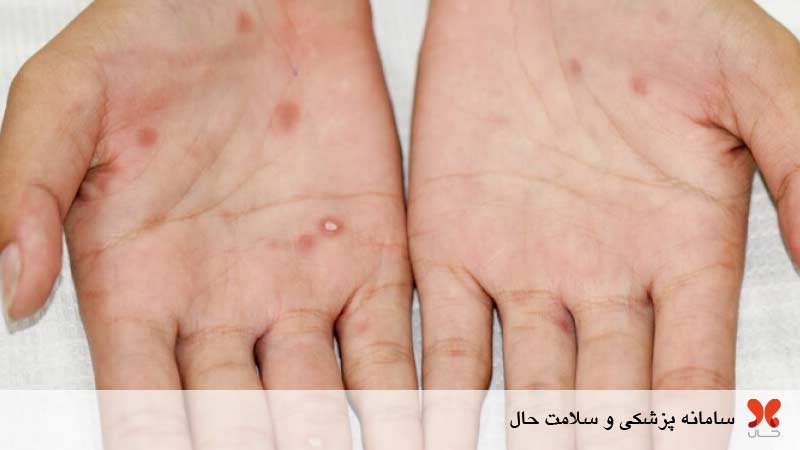
سفلیس یا سیفلیس یک بیماری جدی است و در صورتی که درمان نشود، میتواند قسمتهای مختلف بدن را ویران کند و منجر به طیف وسیعی از عوارض جدی شود. یکی از قابل توجه ترین علائم، برجستگیهای کوچک و خوش خیم به نام لثه است که روی پوست، استخوانها یا اندامها ظاهر میشود. با این حال، این رشد مخرب بوده و به بافت اطراف آسیب میرساند
این عفونت همچنین تأثیر قابل توجهی بر روی سیستم عصبی داشته و منجر به طیف وسیعی از علائم از جمله سردرد، سکته مغزی، آسیب مغزی، فلج، مشکلات مثانه و اختلال نعوظ میشود. در ادامه این مقاله درباره اینکه سفلیس چیست، عوامل ایجاد آن و مشکلات و راه های درمان سفلیس بیشتر صحبت خواهیم کرد.

بیماری سفلیس چیست؟
سفلیس یک عفونت باکتریایی است که از طریق تماس جنسی گسترش می یابد. عامل این بیماری نوعی باکتری به نام ترپونما پالیدوم است.
اولین علامت سیفلیس معمولا یک زخم کوچک و بدون درد است که در ناحیه تناسلی، راست روده یا دهان ظاهر می شود. این زخم که به عنوان شانکر شناخته میشود در ابتدا چندان قابل تشخیص نیست و بسیاری حتی متوجه آن نمی شوند.
یکی از بزرگترین چالشهای سیفلیس این است که تشخیص آن دشوار است. در برخی موارد، افراد میتوانند سالها عفونت را بدون نشان دادن علائم واضح همراه خود داشته باشند.
هر چه زودتر به درمان این بیماری بپردازید، کمتر احتمال دارد که عوارض جدی آن را تجربه کنید زیرا اگر سفلیس برای مدت طولانی درمان نشود، می تواند آسیب قابل توجهی به اندام های حیاتی مانند قلب و مغز وارد کند.
عامل سفلیس چیست؟
باکتری ترپونما پالیدوم مسئول ایجاد سفلیس است. شما می توانید از طریق تماس نزدیک با فردی که سیفلیس دارد، آلوده شوید که معمولاً در طول فعالیت جنسی اتفاق میافتد، اما میتواند از طریق سوزنهای مشترک یا تماس مستقیم دیگری نیز رخ دهد که به باکتریها اجازه میدهد از طریق بریدگیها یا غشاهای مخاطی وارد بدن شما شوند.
مادران می توانند سیفلیس را در دوران بارداری و در برخی موارد حتی از طریق شیردهی پس از تولد به نوزاد خود منتقل کنند که به عنوان سیفلیس مادرزادی شناخته میشود.
البته باید بدانید که نمیتوانید از طریق تماس معمولی به سیفلیس مبتلا شوید. با دست زدن به توالت فرنگی، دستگیره در یا اشیاء دیگر یا شنا در استخرهای عمومی یا استفاده از جکوزی به آن مبتلا نخواهید شد. همچنین از اشتراک لباس یا ظروف غذا با فرد مبتلا، به آن مبتلا نخواهید شد زیرا عفونت نیاز به تماس مستقیم با زخم یا مایعات بدن فرد مبتلا دارد.
به شریک زندگی خود بگویید سفلیس دارید
اگر سفلیس در شما تشخیص داده شده است، باید حتما این موضوع را با شریک جنسی خود درمیان بگذارید که شامل شرکای فعلی و گذشته تا دو سال قبل میشود. اگر شریک فعلی شما مبتلا به سیفلیس باشد، می تواند پس از درمان شما را مجدداً آلوده کند، بنابراین بسیار مهم است که هر دوی شما برای جلوگیری از این اتفاق تحت درمان قرار بگیرید.
تا زمانی که درمان با انواع آنتی بیوتیک ها را کامل نکردهاید و آزمایش ها نشان ندادهاند که دیگر آلوده نیستید، از فعالیت جنسی خودداری کنید.
Hold off placing any blame. Don’t assume that your partner has been unfaithful to you. One or both of you may have been infected by a past partner.
از سرزنش کردن خودداری کنید. تصور نکنید که شریک زندگیتان به شما خیانت کرده است. یک یا هر دوی شما ممکن است توسط شریک قبلی آلوده شده باشید.
عوارض
در صورت عدم درمان، سیفلیس آسیب جدی و طولانی مدتی را به بدن شما وارد میکند. برای جلوگیری از آسیب بیشتر حتما با دکتر پوست آنلاین مشورت کنید.
سفلیس درمان نشده ممکن است منجر به طیف وسیعی از عوارض شود، از جمله:
آسیب به پوست و اندام بدن یکی از این عوارض است. سفلیس میتواند باعث ایجاد غدههایی به نام لثه روی پوست، استخوان ها، کبد و سایر اندامها شود. خوشبختانه، این تودهها معمولاً به درمان آنتی بیوتیکی پاسخ خوبی میدهند اما مشکلات عصبی سیفلیس پیشرفته بر سیستم عصبی تأثیر گذاشته و منجر به مشکلاتی مانند سردرد، سکته مغزی، مننژیت، از دست دادن شنوایی، مشکلات بینایی، از جمله نابینایی، زوال عقل، حساسیت به درد و دما، اختلال عملکرد جنسی در مردان (ناتوانی جنسی) میشود.
مشکلات قلبی سیفلیس همچنین می تواند به قلب و عروق خونی آسیب برساند و منجر به شرایطی مانند آنوریسم شود. این می تواند در آئورت یا سایر رگ های خونی رخ دهد و همچنین ممکن است بر دریچه های قلب تأثیر بگذارد.
افزایش خطر ابتلا به HIV یا سایر زخم های تناسلی از دیگر عوارض این بیماری هستند. عوارض بارداری سیفلیس نیز در دوران بارداری از مادر به جنین منتقل شده و منجر به سفلیس مادرزادی میشود.
ریسک فاکتورهای سیفلیش چیسن
اما چه کسانی در معرض خطر ابتلا به سفلیس هستند؟. سیفلیس میتواند هر فردی را که از نظر جنسی فعال است مبتلا کند، اما برخی عوامل هستند که خطر ابتلا را افزایش میدهند.
اگر رابطه جنسی محافظت نشده دارید، احتمال ابتلای شما به بیماری سیفلیس بیشتر است. همچنین در صورت داشتن چندین شریک جنسی، خطر ابتلا بازهم افزایش پیدا میکند. علاوه بر این، ابتلا به HIV یا سایر بیماریهای مقاربتی (STD) مانند سوزاک، کلامیدیا یا زگیل تناسلی، شما را در معرض خطر بیشتری قرار میدهد.
جنسیت نیز میتواند نقش داشته باشد. مردان بیشتر از زنان به سیفلیس مبتلا میشوند. علاوه بر این، مردانی که با مردان دیگر رابطه جنسی دارند نیز در معرض خطر بیشتری برای ابتلا قرار دارند.
اگر از نظر جنسی فعال هستید، انجام اقدامات احتیاطی و انجام آزمایش سفلیس را جدی بگیرید.
مراحل پیشرفت سفلیس
سیفلیس ب چهار مرحله مجزا را پشت سر میگذارد که هر کدام مجموعه ای از علائم و ویژگی های خاص را دارند.
مرحله اول: سفلیس اولیه
مرحله اولیه سفلیس با ظاهر شدن شانکرها مشخص میشود که زخم های کوچک و بدون درد هستند و میتوانند خود به خود در عرض 3-6 هفته بهبود یابند. اما حتی اگر زخم ها ناپدید شوند، عفونت همچنان وجود دارد، و دریافت درمان برای جلوگیری از پیشرفت بیماری ضروری است.
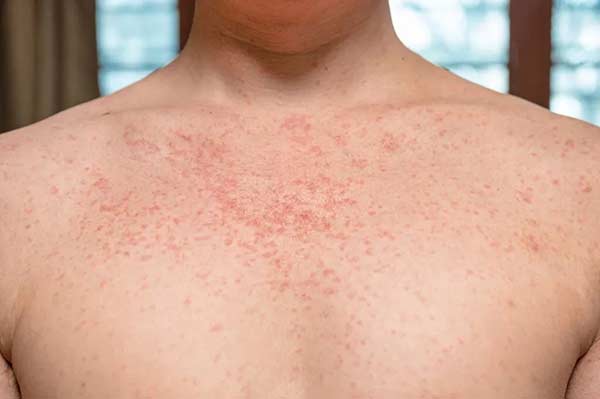
مرحله دوم: سیفلیس ثانویه
در این مرحله، راش روی قفسه سینه، معده، لگن یا پشت ایجاد میشود و ممکن است بعداً روی دستها و پاها نیز ظاهر شود. بثورات میتواند شبیه سایر بیماریهای پوستی باشد، اما معمولاً خارش ندارد. رنگ آن از قرمز تا قهوهای مایل به قرمز متغیر است و ممکن است آنقدر کم رنگ باشد که به سختی قابل تشخیص باشد. در این مرحله نیز اگرچه علائم ممکن است بدون درمان فروکش کنند، اما عفونت همچنان فعال است.
مرحله سوم: سفلیس نهفته
در صورت عدم درمان، سفلیس وارد مرحله نهفته یا “پنهان” میشود که در طی آن هیچ علامتی وجود نخواهد داشت. این مرحله میتواند سالها طول بکشد و برخی افراد را به این باور برساند که دیگر آلوده نیستند. با این حال، باکتری هنوز میتواند وجود داشته باشد و اگر درمان نشود، بیماری به مرحله نهایی خود خواهد رسید.
مرحله چهارم: سیفلیس سوم
در این مرحله پیشرفته، سیفلیس باعث آسیب شدید به قلب، مغز، رگ های خونی، کبد، استخوانها، مفاصل و اعصاب میشود. تا 40 درصد از افرادی که درمان سفلیس را انجام نمیدهند به سیفلیس سوم مبتلا میشوند که منجر به فلج، نابینایی، ناشنوایی، زوال عقل، ناتوانی جنسی و حتی مرگ میشود.
سیفلیس همچنین می تواند در طی هر یک از چهار مرحله به مغز و سیستم عصبی سرایت کند و باعث ایجاد بیماری به نام سیفلیس عصبی شود که در ادامه به آن میپردازیم.
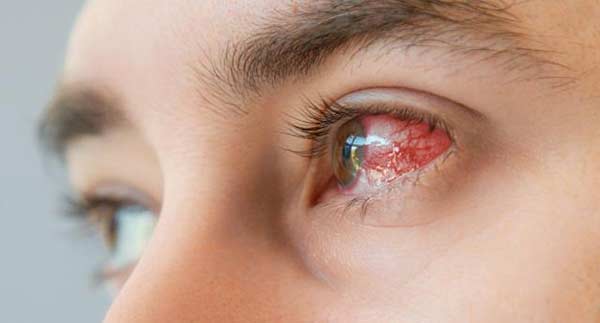
علاوه بر این، سفلیس به چشمها نیز سرایت میکند که به آن سفلیس چشمی نیز میگویند و باعث درد چشم، قرمزی، مشکلات بینایی یا کوری میشود. همچنین می تواند بر گوش ها (اتوسیفلیس) تأثیر بگذارد و منجر به کاهش شنوایی، وزوز گوش، سرگیجه یا سرگیجه شود.
انواع سفلیس
- نوروسیفلیس مرحلهای از سفلیس است که باکتری ترپونما پالیدوم سیستم عصبی مرکزی را آلوده میکند و منجر به طیف وسیعی از علائم از جمله مننژیت، سکته مغزی، فلج عصب جمجمهای، تشنج و زوال عقل میشود.
- سیفلیس چشمی شکلی از سیفلیس است که چشم ها را درگیر میکند و در صورت عدم درمان به موقع باعث یووئیت، مشکلات بینایی و حتی کوری میشود.
- اتوسیفلیس نیز نوعی سفلیس است که گوشها را درگیر میکند و منجر به کاهش شنوایی، وزوز گوش، سرگیجه و اختلالات تعادل میشود.
تمام این اشکال سفلیس، در صورت عدم تشخیص و درمان به موقع، عواقب شدیدتری خواهند داشت.
راه های انتقال سفلیس چیست
همانطور که گفتیم سفلیس یک عفونت مقاربتی است که از راههای مختلف منتقل میشود. یکی از رایجترین راهها از طریق تماس جنسی است که در آن زخم یا بثورات عفونی با غشاهای مخاطی واژن، مقعد یا دهان تماس پیدا میکند.
یکی دیگر از راه های انتقال سیفلیس از طریق تماس با زخمهای عفونی است. سفلیس همچنین میتواند از طریق قرار گرفتن در معرض زخم های سیفلیس یا زگیل منتقل شود. این زخمها و زگیلها حاوی باکتریهایی هستند که باعث سفلیس میشوند و در صورت تماس با غشاهای مخاطی، عفونت گسترش مییابد.
سیفلیس در برخی افراد حتی پس از ورود به مرحله نهفته نیز ممکن است عود کند. یعنی هنوز هم میتواند بیماری را به دیگران منتقل کند، حتی اگر علائمی نداشته باشد. یک تصور غلط رایج در مورد سفلیس این است که از طریق تماس اتفاقی با اشیاء مانند توالت یا حوله نیز سرایت میکند، اما این چنین نیست. باکتری سیفلیس شکننده است و نمیتواند در خارج از بدن انسان برای مدت طولانی زنده بماند. البته یک استثنا برای این قانون وجود دارد: افرادی که زخم یا بریدگی باز روی پوست خود دارند در صورت تماس با زخمهای عفونی ممکن است در معرض خطر ابتلا به بیماری سفلیس قرار بگیرند.
سیفلیس در دوران بارداری یا همان هفته به هفته بارداری و یا زایمان، از مادر نیز به جنین منتقل میشود که یک نگرانی بسیار جدی است، زیرا در صورت عدم درمان، عواقب جدی برای سلامت نوزاد خواهد داشت.
سفلیس در بارداری
در دوران بارداری، جفت نقش مهمی در تامین مواد مغذی ضروری و اکسیژن برای جنین در حال رشد دارد. متأسفانه این اندام حیاتی میتواند سفلیس را از مادر به جنین نیز منتقل کند. علاوه بر این، خطر عفونت در هنگام زایمان نیز وجود خواهد داشت.
برای به حداقل رساندن این خطر، پزشکان توصیه میکنند که افراد باردار حداقل یک بار در طول بارداری خود آزمایش سفلیس را انجام دهند. در حالت ایده آل، این آزمایش باید در طول ویزیت اولیه قبل از تولد انجام شود. در صورت عدم درمان، سیفلیس میتواند عواقب مخربی از جمله مرده زایی یا مرگ نوزاد در مدت کوتاهی پس از زایمان را به همراه داشته باشد.
اگر مادری سیفلیس را به نوزادش منتقل کند، ممکن است نوزاد در بدو تولد سالم به نظر برسد، اما اگر عفونت بهموقع درمان نشود، در عرض چند هفته علائم شدیدی پیدا میکند. این علائم شامل تاخیر در رشد، تشنج یا حتی مرگ خواهد بود. میـوانید در این زمینه با دکتر زنان آنلاین بیشتر صحبت کنید و اطلاعات کاملتری بدست آورید.
نوزادانی که با سفلیس متولد می شوند، علائم مختلفی را نشان میدهند، از جمله:
- زخمهای پوستی
- تب
- زردی که با زرد شدن پوست و چشم مشخص می شود
- کم خونی، ناشی از کمبود گلبول های قرمز
- بزرگ شدن طحال و کبد
- مشکلات تنفسی، مانند عطسه و آبریزش بینی
- ناهنجاری های استخوانی
این علائم در صورت عدم درمان منجر به عوارض طولانی مدتی میشود، از جمله:
- از دست دادن شنوایی
- مشکلات دندانی
- تغییر شکل بینی
- در موارد شدید، مرگ نوزاد
افرادی که در معرض سیفلیس هستند
هرچند که سفلیس شامل افراد خاصی نمیشود اماعوامل خاصی مانند درگیر شدن در رفتارهای جنسی پرخطر، احتمال ابتلا را افزایش میدهد.
استفاده نکردن از کاندوم
مطالعات نشان داده است که تنها درصد کمی از افراد به طور مداوم از کاندوم استفاده میکنند. این عدم محافظت میتواند خطر انتقال سفلیس را در همه افراد افزایش دهد.
شرکای جنسی متعدد
داشتن چندین شریک جنسی، خطر مواجهه فرد با عامل ایجاد کننده سفلیس را افزایش میدهد. این خطر در هنگام تعامل با شرکای ناشناخته بیشتر است.
مردانی که با مردان رابطه جنسی دارند
در ایالات متحده، تقریباً 60 درصد از عفونت های سفلیس در مردانی رخ می دهد که با مردان رابطه جنسی دارند. آسیب پذیری های فیزیولوژیکی، مانند شکنندگی بافت مقعد، همراه با نرخ بالای عفونت HIV، مردان همجنس گرا را نسبت به همسالان دگرجنس گرا در معرض خطر بیشتری قرار میدهد.
تزریقات نا ایمن و اعتیاد
در برخی کشورها، شیوع بیماریهای مقاربتی، از جمله سیفلیس و اچ آی وی، با استفاده از داروهای تزریقی مرتبط است. استفاده از سوزن های مشترک میتواند خطر ابتلا به این عفونت را در افراد افزایش دهد. اعتیاد همچنان یکی از عوامل انتقال بیماری های مقاربتی است، در ایران البته الگوی انتقال، از اعتیاد به روابط جنسی پرخطر تغییر کرده است اما همچنان یکی از راههای انتقال به حساب میآید.
نحوه تشخیص
اگر مشکوک به سیفلیس هستید یا علائمی دارید، باید برای تشخیص، فوراً با پزشک آنلاین مشورت کنید و به صورت صوتی، تصویری و یا چت متنی با او صحبت کنید.
پزشک در مطب یا کلینیک نیز یک معاینه فیزیکی انجام میدهد، نمونه خون میگیرد و همچنین ممکن است نمونهای از زخم یا پوسته شانکر برای تأیید وجود باکتری جمعآوری کند. در برخی موارد، اگر پزشک مشکوک باشد که عفونت به سیستم عصبی سرایت کرده است (نوروسیفلیس)، ممکن است بیوپسی نخاع را برای جمع آوری مایع نخاعی برای آزمایش های بیشتر انجام دهد.
آزمایش های غربالگری سیفلیس برای زنان باردار معمول است تا از سفلیس مادرزادی جلوگیری کنند. این آزمایش وجود آنتی بادی هایی را در خون تشخیص میدهد که توسط سیستم ایمنی برای مبارزه با باکتریها تولید میشود.
آزمایش سفلیس یا تست VDRL یک روش تخصصی برای تشخیص سفلیس است و سطح آنتی بادیهای موجود در خون را که مخصوص باکتری ترپونما پالیدوم هستند اندازه گیری میکند. سطح بالای این آنتی بادیها نشان دهنده وجود باکتری در بدن و تشخیص مثبت سیفلیس است. البته در جریان باشید که نتیجه مثبت تست VDRL لزوماً به معنای ابتلا به سفلیس نیست، زیرا ممکن است نشان دهنده سایر شرایط پزشکی باشد. پزشک شما نتایج آزمایش را تفسیر میکند و آزمایشهای اضافی را برای تأیید آن انجام خواهد داد.
درمان سفلیس
به طور کلی درمان سفلیس زمانی موثرتر است که به موقع تشخیص داده شود و با آنتی بیوتیک های مناسب مدیریت شود. مراحل اولیه و ثانویه سیفلیس را میتوان با تزریق آمپول پنی سیلین درمان کرد. پنی سیلین یک آنتی بیوتیک پرمصرف است که ثابت کرده در کنترل سفلیس موثر است. اگر به پنی سیلین حساسیت دارید، پزشک ممکن است آنتی بیوتیک های جایگزین مانند داکسی سایکلین، آزیترومایسین یا سفتریاکسون را تجویز کند.
آیا سیفلیس قابل درمان است؟
سیفلیس در صورت درمان با آنتی بیوتیک های صحیح، 100% قابل درمان است. با این حال، آنتی بیوتیکها نمی توانند آسیب طولانی مدت به اندام های شما را که ناشی از عفونت است را ترمیم کنند. به همین دلیل مهم است که قبل از رسیدن سفلیس به مرحله نهفته یا سوم، به دنبال درمان باشید.
درمان نوروسیفلیس
در مواردی که سفلیس به سیستم عصبی سرایت کرده است، معمولاً روزانه پنی سیلین وریدی تجویز میشود. بستری شدن در بیمارستان نیز با توجه به وضعیت بیمار، ممکن است برای یک دوره کوتاه جهت نظارت و درمان موثرتر لازم باشد.
درمان سفلیس در بارداری
پنی سیلین بهترین درمان برای مادران باردار است، زیرا به طور موثر عفونت را بدون ایجاد خطرات قابل توجهی برای جنین در حال رشد، از بین میبرد. اما اگر مادر به پنی سیلین حساسیت داشته باشد چه؟ در چنین مواردی، پزشکان همچنان میتوانند دارو را تجویز کنند، اما با کمی تغییر. یعنی در چند ساعت تجویز انجام میشود و بدن فرصتی برای ایجاد تحمل دارد و به این ترتیب خطر واکنش آلرژیک کاهش مییابد.
منابع: